La sindrome SAPHO codice esenzione RM0121
Che cosa è la sindrome SAPHO?
Sindrome SAPHO è caratterizzata da una qualsiasi combinazione di:
S ynovitis (infiammazione delle articolazioni)
A CNE ( conglobata o fulminante )
P ustulosis , spesso sulle palme delle mani e piante dei piedi e simili a una psoriasi pustolosa palmo-
H yperostosis (aumento della sostanza ossea)
O steitis (infiammazione delle ossa)
La causa è sconosciuta.
Altre lesioni cutanee visto nella sindrome SAPHO includono: hidradenitis suppurativa e sezionare la cellulite del cuoio capelluto .
Le lesioni cutanee nella sindrome SAPHO sono caratterizzate sulla biopsia cutanea da collezioni di cellule infiammatorie, noto come pseudoabscesses neutrofili.
Coinvolgimento osseo colpisce soprattutto lo sterno (sterno), con conseguente mobilità ridotta a causa del dolore, tenerezza e gonfiore. Le clavicole (clavicole) sono anche spesso ingranditi su X-
La sindrome SAPHO è classificato secondo tre differenti spettri.
Pustulo-
Osteomielite multifocale ricorrente cronica dell’età adulta (CRMO)
Forme imperfette di questi.
Prevalenza delle CRMO è stimato al 0,04%, mentre gli altri soggetti sono più rari.
Come viene fatta la diagnosi?
La sindrome SAPHO è sospettata quando un paziente si presenta con una malattia della pelle pustolosa in associazione con dolori reumatici.
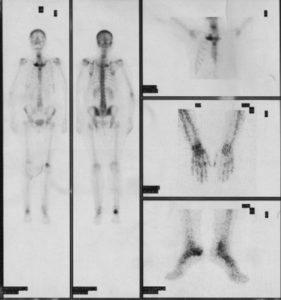
La risonanza magnetica (MRI) mostra l’infiammazione del midollo osseo o articolazioni in siti caratteristici, come la clavicola, sterno, bacino, tallone, e la mascella inferiore.
SAPHO
Acne fulminante
Trattamento
SAPHO non ha alcun trattamento farmacologico specifico. Può essere una condizione cronica, ma alla fine auto-
Un reumatologo può gestire i sintomi articolari, spesso prescrivere farmaci o sulfamidici come anti-
Un dermatologo può utilizzare derivati della vitamina A per curare l’acne ( isotretinoina ) e la pustolosi palmo-
Altri farmaci che possono essere utilizzati comprendono:
Dettagli
L’argomento trattato esula dalle patologie tipicamente sportive, e si basa su una specifica richiesta di un atleta. La sindrome SAPHOè una spondiloartrite sieronegativa, caratterizzata da sieronegatività per il fattore reumatoide e da coinvolgimento prevalente dello scheletro assiale. E’ dunque una patologia reumatica che interessa l’apparato muscolo-
Nel 1972 tale entità è stata definita come SAPHO, con variante pediatrica indicata come CRMO3, fondamentalmente caratterizzata da un’osteite infiammatoria non infettiva, associata ad una componente dermatologica, talora asincrona, maggiormente frequente nell’adulto di sesso femminile: Synovitis, Acne, Pustulosis, Hyperostosi e Osteitis: da qui l’acronimo SAPHO per una sindrome che colpisce il 10-
Le lesioni cutanee sono rappresentate da pustole intradermiche sterili palmo-
Le lesioni osteoarticolari si accompagnano a dolore, limitazione funzionale, flogosi delle parti molli circostanti e modeste manifestazioni sistemiche quali febbricola incostante e lieve rialzo degli indici di flogosi (VES, PCR, alterazioni della elettroforesi proteica). Nell’adulto i segmenti ossei più comunemente colpiti sono le articolazioni sterno-
Nelle ossa lunghe si osserva a volte iniziale osteolisi nella metafisi adiacente al piatto di accrescimento, seguita da sclerosi con iperostosi e reazione periostale, ed è rara la chiusura prematura del piatto di accrescimento. L’immagine radiografica talvolta mostra la compresenza di questi aspetti, e mai immagini riferibili a sequestri, e per il resto è sovrapponibile a un quadro radiologico di osteomielite cronica, a parte per la fase iniziale, in cui aree di osteolisi danno alle lesioni un aspetto maggiormente aggressivo.
Il coinvolgimento midollare è evidenziato al meglio dalla RMN. E’ spesso frequente l’edema delle parti molli, ma non vi è formazione di ascessi. Le lesioni clavicolari consistono in un’iniziale lisi midollare del capo mediale, cui segue una reazione periostale diffusa con aspetto a buccia di cipolla che evoca una lesione maligna, e infine sclerosi. La risonanza magnetica è utile soprattutto per differenziare le lesioni attive da quelle quiescenti e per mostrare l’edema dei tessuti molli circostanti. Due sono le principali ipotesi patogenetiche per spiegare la sindrome: un’infezione ossea da patogeno a bassa virulenza, con trasmissione ematogena (in genere dalla cute sede di infezione primaria all’osso), o una reazione immunitaria ad un trigger batterico/virale, da un lato, e un meccanismo come la spondilo-
Il razionale della prima ipotesi è confortato dall’aspetto bioptico delle lesioni (a tipo osteomielite acuta, subacuta e cronica) e dall’aspetto radiologico delle lesioni spinali e delle ossa lunghe, che ricordano ancora lesioni infettive subacute o croniche; l’isolamento di propioni-
Il fattore reumatoide in tutti gli studi è risultato negativo. La diagnosi è prevalentemente radiologica, ed è agevolata dal sospetto clinico e quando le lesioni si localizzano nei distretti tipici, specie se accompagnate da lesioni cutanee. La sindrome può così essere differenziata da altre patologie ossee con aspetto radiologico simile, quali il morbo di Paget, l’osteomielite infettiva, l’osteosarcoma, il sarcoma di Ewing.
La terapia si avvale dell’uso di FANS, per controllare i sintomi, steroidi in caso di dolore severo e insuccesso dei primi (eventualmente con codeina) ed eventualmente di immunosoppressori quali methotrexate e ciclosporina. Esistono numerosi lavori che indicano i difosfonati, in particolare il pamidronato, come farmaci ottimi per il controllo della sintomatologia e in alcuni casi per la riduzione della frequenza delle esacerbazioni.
Gruppo Whatsapp Sapho sul numero 3888982266.
Link riferimento video
La sindrome SAPHO. Un’entità clinica ancora poco conosciuta
Adalimumab Treatment for SAPHO
Acne Fulminans e sindrome Sapho : studio di un caso